
82岁高龄,按照前列腺炎治疗6年后症状未缓解,体格检查发现阴囊皮下肿胀、压痛,憩室?结石?幸好结局是治愈
【病例资料】
82岁男性,6年前因“会阴区肿胀、疼痛,排尿频繁、疼痛且困难”就诊于泌尿科。诊断为前列腺炎,并于当地几家医院接受喹诺酮类抗生素治疗,症状未缓解。后就诊于笔者医院泌尿科,经多次尿液分析后,确诊为尿路感染。
体格检查中,发现患者双侧阴囊和会阴区肿胀、压痛;阴茎根部阴囊皮下可见大小约为7 cm×7 cm×6 cm硬块,周围组织边界不清,检查时疼痛(图1)。

图1:体格检查示阴茎根部阴囊皮下肿胀、压痛,箭头示皮下硬块
【辅助检查】
血常规、生化检查、凝血检查和病毒筛查等指标均正常。
尿路CT:增强扫描显示耻骨联合下方致密的圆形阴影,大小6.5 cm×6 cm×5.5 cm,未增强扫描时,阴影有清晰的边界、密度均匀;阴囊体积增大,内部结构紊乱,有多个低密度液体区(图2)。

图2:增强尿路CT示耻骨联合下方巨大尿道结石6.5 cm×6 cm×5.5 cm
前列腺MRI扫描:阴囊后有不规则的T1、T2信号团块;SPAIR呈高信号高,边界不清晰;DWI中无明显的高信号;前列腺形态正常,未见明显异常信号(图3)。
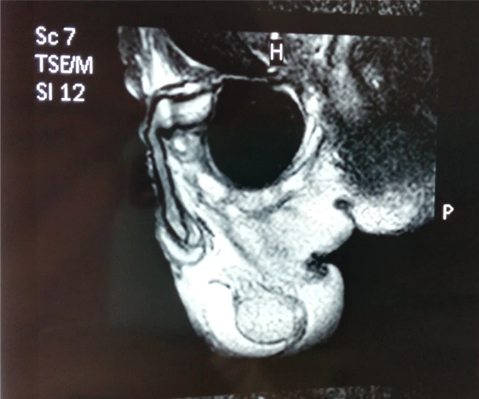
图3:前列腺MRI扫描发现阴囊后不规则团块
尿道镜检:发现尿道球部后方的尿道壁腹侧有一个巨大深褐色结石(图4)。

图4:经输尿管镜检查发现尿道憩室内有一巨大深褐色结石,箭头为尿道憩室内结石
【诊疗经过】
采用气压弹道碎石联合超声碎石术(PLCUL)治疗,手术持续60 min,出血量约为15 ml,成功清除结石(图5和图6)。尿道憩室未治疗。在手术结束时,留置导尿管支撑尿道1周。出院后,患者按照医生的建议挤压尿道憩室,排净残余尿液,以防止在每次排尿结束时形成新的结石。
随后,患者每6个月于门诊行超声和尿道镜检,观察是否存在新的结石或憩室变化。结果显示,尿道憩室中未再形成新结石,憩室恢复正常大小(结果未显示)。在病例报告前,患者的功能性排尿也恢复正常。
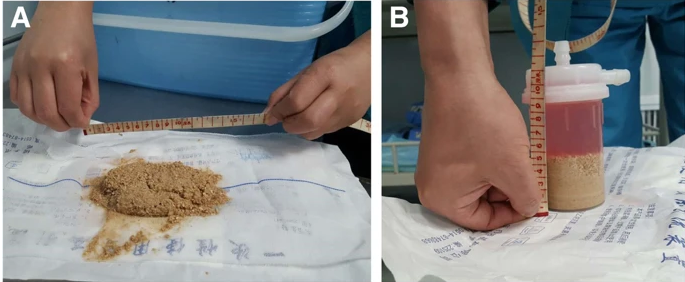
图5:碎石术后取尿道结石,碎石体积为100 ml(以厘米为单位计算)

图6:术后输尿管镜检查,尿道憩室内无结石残留
【学习要点】
关于尿道结石
1.病因
尿道结石多见于前列腺部尿道、球部尿道、舟状窝等部位。Koga、paulk、和Sharfi报道大多数尿道结石发生在后尿道,而Amin和Englisch报道前尿道发生率高。大多数尿道结石实际上是肾结石和膀胱结石积累或嵌顿在尿道内。然而,由于尿道狭窄、尿道内异物或尿道憩室等原因,仍有少数原发性尿道结石的病例报告。
尿道憩室是尿道周围与尿道相通的囊性腔隙,通过尿道周围筋膜突出而形成。
本例中,尿道憩室是由尿道结石引起,长期滞留的尿道结石导致局部坏死、纤维化,进一步形成憩室,并伴有反复炎症。
2.诊断
x线、尿道造影、CT、MRI及尿道体格检查常用于确认尿道结石的存在。
本例患者经体格检查(图1)、CT(图2)、MRI(图3)基本诊断为尿道结石、尿道憩室。在进一步的诊断中,尿道镜检可清楚看见结石(图4)。这种直接的观察也有助于区分肿瘤和尿道结石。
3.治疗
在尿道憩室巨大结石的治疗中,临床试验常采用开放性手术。然而,随着技术和新设备的进步,腔内手术越来越受欢迎。
一些作者报道了低能量体外冲击波碎石术(ESWL)和超声内镜在尿道结石治疗中的应用。然而,由于配备冲击波和x射线辐射的低能量ESWL会对周围组织造成损伤,因此在临床试验中不推荐使用。
超声内镜高频振动产生的热量也会对周围组织造成损伤,该过程还需要大量的循环水来冷却超声探头,在临床使用中容易损伤。此外,各种类型的激光也用于临床试验,但它们在治疗尿路较大结石方面效率较低。
气压弹道碎石克服了上述缺点,几乎适用于所有尿道结石。气压弹道碎石是1990年应用于临床的腔内碎石新技术,具有碎石功能可靠、组织损伤小、无热效应、治疗费用低等优点。瑞士产第四代ESM气压弹道联合超声碎石清石系统主要优势是主动负压吸引清石功能。PLCUL技术在临床试验中具有较高的效率。Olbert报道,PLCUL显著提高肾结石的清除率。同时,Juan使用PLCUL治疗膀胱结石,其优点是运行时间短、组织损伤小、出血少和碎石效率高于钬激光治疗。
在本例报告中,PLCUL成功用于憩室巨大尿道结石的治疗(图5、图6)。
尿道碎石术已经成功地应用了各种类型的有效能源:弹道、超声波、液电、激光等。无论尿道结石是在原位、前列腺腔内或膀胱内破碎,内镜下入路的成功率几乎为100%。
内镜手术相关的并发症:损伤可能从简单的擦伤到假通道不等,故取出较大的结石或结石碎片时要谨慎,以保证腔的顺应性,避免尿道壁撕裂或撕脱;出血也可能是碎石术中损伤的结果,出血处理需要插入更大口径的输尿管膀胱导管;内镜检查治疗也可能导致尿道狭窄,但发生率较低。
碎石术后尿道憩室排空的治疗:如果采用开放性手术取石,通常采用憩室切除和尿道造模;对于腔内结石清除,已有报道对排空的尿道憩室可行保守治疗,如尿道按摩、预防性使用抗生素、纤维素填塞或注入特氟纶等,但效果并不如预期。
在本例报告中,尿道憩室位于尿道球部,易触及。结石取出后尿道憩室未治疗,患者听从医生的建议,每次排尿后按摩尿道憩室部位,挤出憩室腔内残留的尿液。最终,没有新的尿道结石形成,憩室也恢复正常大小。
参考文献:Maokun Sun,Wanting Xu,et al.Giant urethral calculus in anterior urethral diverticulum: a case report.BMC Urologyvolume 19, Article number: 71 (2019).